|
مقاله دانشجویی تحقیق پروزه ومفالات دانشجویی
|
||||||||
|
|
1. دانلود سوالات آزمون سراسری 91 2. دانلود سوالات و پاسخ تشریحی آزمون سراسری 90 3. دانلود سوالات آزمون سراسری 89 4. کنکور 88 - رشته رياضي ( سوالات - پاسخ تشریحی ) 5. کنکور 87- رشته رياضي ( سوالات - پاسخ تشریحی) 6. کنکور 86 - رشته رياضي ( سوالات - پاسخنامه ) 7. کنکور 85 - رشته رياضي ( سوالات - پاسخنامه )
در این مطلب با نرم افزاری در این زمینه آشنا می شوید.
Math Resource Studio نام نرم افزاری قدرتمند برای حل مسائل و معادلات ریاضی می باشد. به کمک این نرم افزار می توان سوالات مختلف را حل نموده و به جواب آن ها دسترسی پیدا نمود . از ویژگی های موجود در این نرم افزار می توان به قابلیت حل معادلات مختلف ، مسائل هندسی و جبر و انجام عملیات های پیشرفته محاسباتی اشاره نمود. همچنین در این نرم افزار می توان از دیگر ابزارها همانند ابزارهای سرگرمی ریاضی استفاده نمود. این برنامه محصولی از شرکت Schoolhouse Technologies می باشد.
مفاهيم پايه
نحوه نگهداری از دستگاه
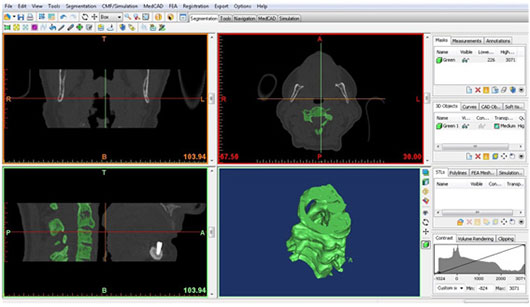
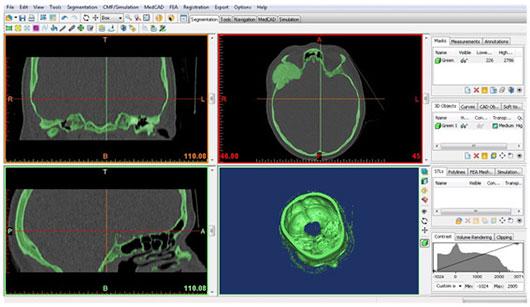
منبع: ماهنامه مهندسی پزشکی
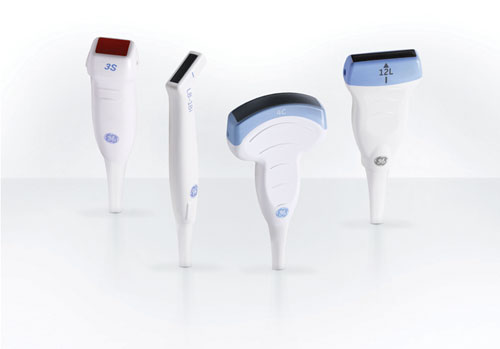
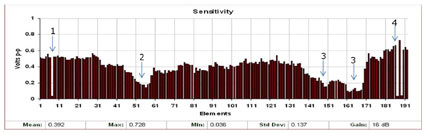
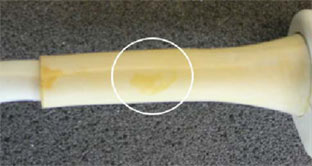
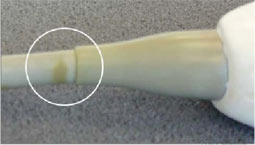
گاهی در دستگاههای اندازه گيری و ثبت سيگنال ، با وجود سالم بودن دستگاه ، نتيجه نمايش داده شده با آنچه كه انتظار داريد متفاوت است. در اين مواقع شايد يكی از مهمترين قسمتهايی كه میبايست تحت بررسی كاربر قرار گيرد ، پروب است.
- تعمير اتصال ميان كابل و قسمت انعطاف پذير انتهای پروب
منبع: ماهنامه مهندسی پزشکی
لزوم فراگيری نرم افزارهای تخصصی در هر رشته بر هيچ كس پوشيده نيست ، چرا كه نرم افزارهای تخصصی ، ما را در ارائه مقالات علمی ، پروژههای تحقيقاتی و حتی در توفيقات شغليمان ياری كرده و مسير پيمايش اين فرازها را بر ما هموار میسازند.
منبع: ماهنامه مهندسی پزشکی
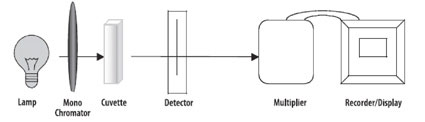
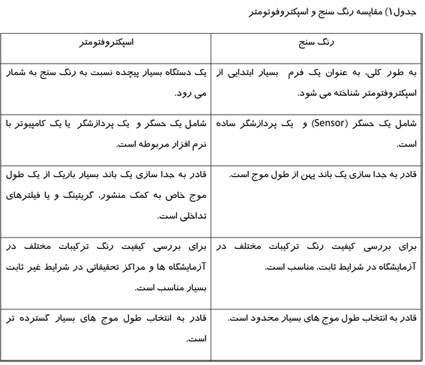
رنگ سنج (Colorimeter) يک وسيله الكتريكی است كه غلظت تركيبات مختلف را در محلولهای رنگی اندازه گيری میكند. دستگاه رنگ سنج Klett Biocolorimeter در دهه 1930 ابداع شد. رنگ سنج در حقيقت نسخه ساده فتومتر است. اختلاف كيفيت فيلترهای رنگ سنج ، موجب پايين آمدن حساسيت اين دستگاه شده است. از رنگ سنج در آزمايشهای شيمی بالينی و به طور عمده در تعيين غلظت هموگلوبين خون استفاده میشود. رنگ سنجها به وسيله چندين شركت مختلف ساخته شده و شامل انواع مختلف با قابليت تعويض طول موج از طريق تعويض فيلترها و يا تعويض طول موج (حداكثر تا 10 طول موج) از طريق چرخاندن فيلترها امكان پذير است. برخی مدلها متناسب با آب و هوای گرم و مرطوب طراحی شده اند كه در آن ها ، فيلترهای ژلاتينی درون محفظه ای شيشه ای به منظور جلوگيری از رشد قارچها و يا ايجاد خراش در سطح فيلترها ، قرار گرفتهاند. در اغلب موارد واژههای «رنگ سنج» و «اسپكتروفتومتر» با يكديگر اشتباه گرفته میشوند. در اين مبحث ، تلاش بر اين است كه به درک و شناخت صحيح از رنگ سنج و اختلاف آن با اسپكتروفتومتر كمک شود.
شـنـاخـت و درک صحيح از دستگاههايی كه برای اندازه گيری غلظت رنگ در يک محلول به كـار مـیرونـد ، مـیتواند ما را در انتخاب صحيح دستگاه مورد نياز و موارد كاربرد آن ياری كنند. واژههـای «رنـگ سـنـج» و «اسـپـكـتـروفتومتر» در بــســيـــاری از مــوارد بــا يـكــديـگــر اشـتـبــاه گــرفـتــه مـیشـونـد. رنـگ سـنـج و اسـپـكـتوفتومتر هر دو میتوانند در محدوده طول موج مرئی نور (حدود 700-400 نانومتر) كار كنند. در مواردی كه نياز اسـت انـدازه گـيـری شدت رنگ محلول در نور مـاوراء بـنـفـش (طـول موج كمتر از 400 نانومتر) انـجام شود ، يک سری تغييرات بايد در دستگاه رنــگ سـنــج اعـمــال شـود ؛ در صـورتـی كـه بـرای اندازهگيری شدت رنگ در اين طول موج توسط اسپكتروفتومتر ، تنها با انتخاب كووت مناسب (از جنس كوارتز) برای اين طول موج ، مشكل حل مـیشـود. امـا ايـن دو وسيلـه دارای اختـلافاتی با يـكــديـگــر بــوده كــه در جــدول 1 بـه آنهـا اشـاره میشود.
نگهداری روزانه
منبع: ماهنامه مهندسی پزشکی
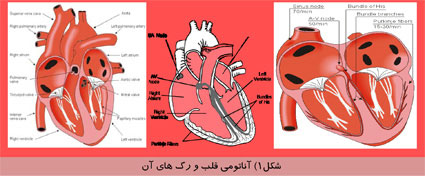
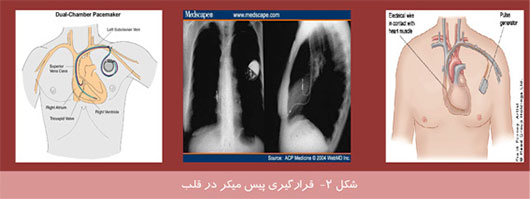
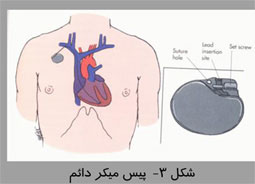
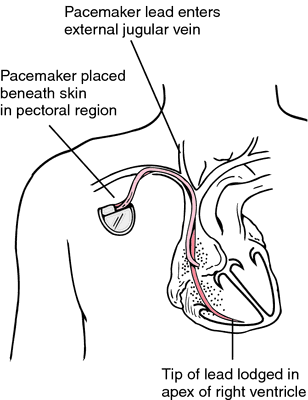
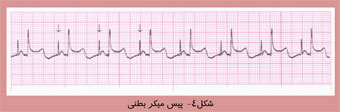
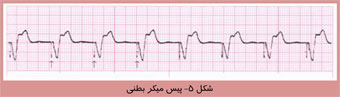
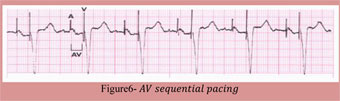
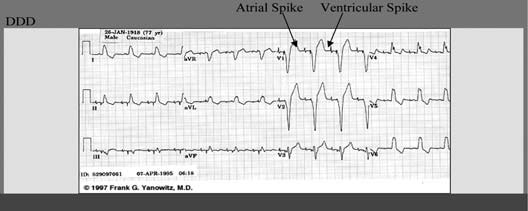
امروزه فناوری اطلاعات در تمام زمينه ها رسوخ كرده و چهره بسياری از پديده ها را دگرگون ساخته است. در زمينه پزشكی نيز استفاده از اين فناوری به يک نياز تبديل شده است. نقش پيس ميكر ها در تنظيم ضربان قلب اين گونه است كه در گذشته پيس ميكرها را فقط در موارد مرگبار و براي نجات جان بيماران تعبيه میكردند ولی امروزه پيس ميكرها قادر هستند كه علاوه بر افزايش طول عمر ، كيفيت زندگی بيماران را نيز بهبود بخشند. به كمک پيس ميكر غالب بيماران میتوانند به زندگی عادی خود بازگردند ، كار خود را از سر بگيرند ، از فرزندان و نوههای خود مراقبت كنند و حتی به تفريحات و ورزش خود ادامه دهند. همانطور كه میدانيم وظيفه قلب تحويل اكسيژن و مواد غذائی به تمام ارگانها و بافت های بدن است كه اين كار توسط قلب و با پمپ كردن خون از ريه ها (محل برداشت اكسيژن) به تمام نواحی بدن (محل تحويل اكسيژن) صورت میگيرد. سپس خون توسط قلب به ريه ها باز میگردد و درنتيجه جريانی به صورت مدار شكل می گيرد كه ما را در طی شبانه روز و برای سال ها زنده نگه می دارد.
منبع: ماهنامه مهندسی پزشکی
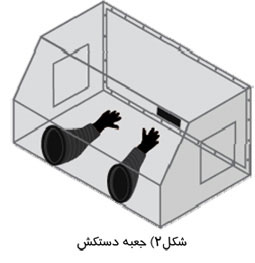
محفظههای بی هوازی و جعبههای دستكش امكان كشت و پرورش نمونه ها ، مشاهده رشد ، انجام تستهای بعدی و گرم كردن نمونهها تحت شرايط بی هوازی را براي پرسنل آزمايشگاه فراهم میكنند. باكتریهای بیهوازی مختلف در مقابل تأثيرات اكسيژن ، ميزان آسيب پذيریهای متفاوتی دارند ؛ در حالی كه گونههای ميكروآئروفيل و تا حدي بی هوازی ، تا حدی می توانند اكسيژن را تحمل كنند اما باكتری های بی هوازی اجباری ، ممكن است حتی بعد از اين كه اندكی در معرض اكسيژن قرار بگيرند ، غيرقابل كشت شوند. فرآيند رنگ آميزی Gram كه نقش مهمی در شناسايی اوليه بی هوازی ها دارد ، باكتریها را به دو گروه تقسيم میكند: دسته Gram مثبت و دسته Gram منفی.
مــزيــت اصـلــی مـحـفـظــههــای بــی هـوازی و جـعـبـههـای دستكش نسبت به قالبهای (jar) بیهوازی اين است كه تكنسين میتواند بدون وارد شـدن اكـسـيـژن هـوا بـه داخـل مـحـفـظـه ، با نـمونهها كار كرده و آنها را ارزيابی كند. يک جايگزين ديگر برای محفظههای بی هوازی و جعبههای دستكش ، سيستم roll-tube است كه در آن ، ارگانيزمها روی يک لايه از اگار رشد داده مـیشـونـد كـه ديوارههای داخلی لوله تست را می پوشاند. سپس لولهها در يک محيط غنی از دی اكسيد كربن قرار داده میشوند. مزيت اين روش اين است كه می توان هر لوله را بدون ايجاد مــزاحـمـت بـرای نـمـونـههـای كـشـت داده شـده اطـراف آن ، بـررسـی كـرد ؛ مشكل اين است كه استفاده از لولهها میتواند دست و پاگير باشد و مورفولوژی داخل لولهها ممكن است نسبت به صفحههای اگار تمايز كمتری داشته باشند. اصول عملكرد
مشكلات گزارش شده
توصيههای خريد توصيههای ديگر مراحل توسعه
منبع: ماهنامه مهندسی پزشکی
پرتونگاری و فلوئوروسكوپی قفسه سينه الكتروكارديوگرافی آزمون استرس قلب عوارض تست ورزش خطرناک و كشنده است. در هنگام آزمون بايد تجهيزات لازم برای نجات زندگی بيمار وجود داشته باشد.
مؤلف: افسانه حیدریان
|
----------------- -------------------------- | ||||||