ماموگرافی ديجيتال سه بعدی (توموسنتز)
يک روش جديد برای تصويربرداری از پستان به نام توموسنتز ديجيتال است كه در سال های اخير به وجود آمده و تحت بررسی بوده است. در اين روش از چند زاويه مختلف از پستان تصويربرداری می شود. در نتيجه به جای يک تصوير منفرد ، مجموعه تصاويری از سطح مقطعهای مختلف پستان به دست می آيد و در كامپيوتر می توان اين تصاوير را به صورت سهبعدی بازسازی كرد. اين تكنيک با رفع كردن مشكل روی هم افتادن ساختارهای پستان كه ممكن است سبب مخفی شدن ضايعات شود ، امكان تشخيص ضايعات سرطانی را افزايش می دهد. اين شيوه در عين حال احتمال نتايج مثبت كاذب (False Positive) را كاهش می دهد.
در ايـن روش تيـوب اشعـه ايكـس روی يک كمان 15 حول پستان كه توسط كمپرسور فيكس شـده ، مـی چـرخـد و اشعه را به صورت پالسی تابش می كند. در اين حالت از پستان در چندين زاويـه تصـويـر گـرفتـه مـی شـود. تمام اطلاعات حاصله وارد سيستم كامپيوتری شده و در پروسه ای شبيـه بـه CT مقاطع نازک يک ميليمتری از بافت پستان موازی با سطح دتكتور بازسازی می شود. دزی كه در هر پالس به پستان داده می شود ، كسری از دز مجموعی است كه در ماموگرافی ديجيتال پستان دريافت می كند. بنابراين در آخر دز مجمـوع ، مشـابـه دز مـامـوگـرافـی ديجيتـالـی پستان می شود.
نحوه بازسازی تصاوير
اطــلاعــات ثـبـت شـده تـوسـط دتـكـتـور وارد كامپيوتر می شود و در آنجا كامپيوتر با استفاده از الگوريتم بک پروجكشن اين اطلاعات را كه به صورت ديجيتالی هستند ، به تصوير سه بعدی تبـديـل می كند. بازسازی با استفاده از تصاوير حاصل از پروجكشن های مختلف و تلفيق آن ها بــا يـكــديـگــر انـجــام مــیشــود. كــامـپـيــوتــر تـمـام پروجكشن های به دست آمده را در كنار يكديگر قرار می دهد. سپس برای بازسازی مقاطع يک مـيـلـيـمـتـری ، اطـلاعـات مـربـوط بـه آن مـقطع را نگهداشته و بقيه اطلاعاتی را كه از لايه های ديگر روی آن مقطع سوپرايمپوز شده اند ، توسط دو روش اضافه كردن و جابه جا كردن حذف می كند. به اين ترتيب در هر لايه فـقــط اطـلاعـات مـربـوط بـه همـان لايـه قـرار دارد. بنـابـرايـن كـامپيـوتـر بـا جمـع كـردن پروجكشنهای مختلف و سپس كاهش كنتراست تصوير ستاره (محو شدن آن) توسط آرتيفكت حركتی ، تصوير بيضی را به صورت واضح در ارتفاع مربوط به خودش نشان می دهد. تصاوير بازسازی شده را می توان به صورت مقطع به مقطع يا به روش سينمايی نمايش داد. تصاوير حاصله به دليل ضخامت نازک يک ميليمتری ، دارای رزولوشن بالايی است. پزشک تصاوير را بر روی مانيتور مشاهده می كند. در روش سينمايی مقاطع مربوط به تصوير پستان به صورت متوالی و پشت هم نمايش داده می شوند و پزشک قادر است در هر لحظه و هر ضخامتی از پستان ، نمايش تصاوير را متوقف و به بررسی بيشتر ناحيه بپردازد.
دستگاه با قابليت توموسنتز
اين دستگاه دارای قابليت های زير است:
- قابل استفاده برای ماموگرافی غربالگری و تشخيصی
- قابليت توليد تصاوير دوبعدی و سه بعدی
قابليت تصويربرداری در سه حالت زير:
- ديجيتالی (2D)
- توموسنتز (3D)
- كومبو (2D + 3D)
اين دستگاه دارای سه حالت تصويربرداری است. در حالت اول دستگاه قادر به گرفتن تصاوير ماموگرافی ديجيتال دو بعدی است. در حالت دوم تيوب حول پستان مـیچـرخـد و از بـافـت پـسـتـان در زوايـای مـختلف تصويربرداری می شود كه همان توموسنتز يا ايجاد تصاوير سه بعدی است. در حالت سوم دستگاه ابتدا روش توموسنتز را انجام می دهد و سپس در انتهای كمان دستگاه به نقطه صفر درجه بر می گردد و يک گرافی ديجيتال تهيه می كند. از روش كومبو بيشتر در زنانی با ريسک بالای سرطان و بنا به در خواست پزشک جهت تشخيص كامل استفاده می شود.
اجزاء تشكيل دهنده دستگاه شامل:
- سيستم پوزيشنينگ بيمار
- سيستم تصويربرداری
- دتكتور
- ايستگاه كاری
گريد (HTC (High Transmission Cellular
گريد در اين دستگاه از نوع لانه زنبوری است كه پرتوهای پراكنده را به ميزان بيشتری جذب می كند و اجازه عبور پرتوهای اوليه را به خوبی می دهد. از اين جهت باعث بهبود بيشتر كنتراست در تصاوير ماموگرافی می شود. جنس اين تيغه ها از مس بوده و ماده بينابينی آن هوا است و معمولا نسبت گريد 5:1 است.
دتكتور
آشكارساز در اين سيستم از نوع فلت پنل های مستقيم هستند كه تركيبی از فوتو ديود و فيلم های ترانزيستوری نازک است. ماده حساس فوتو ديود ، سلنيوم آمورف است كه حساسيت زيادی به اشعه ايكس دارد.
انواع طراحی برای دتكتور
دو نوع طراحی بر اساس حركت دتكتور وجود دارد. در طراحی اول دتكتور ثابت است و تيوب حول پستان چرخش دارد. در طراحی نوع دوم دتكتور همزمان با تيوب اشعه ايكس حركت می كند. در حالتی كه دتكتور ثابت است ، هنگامی كه تيوب به انتهای چرخش می رسد ، دتكتور قادر به دريافت قسمت كوچكی از اطلاعات نيست ولی در دتكتور متحرک تمامی اطلاعات توسط دتكتور ثبت می شود و ميدان ديد (Field Of View) وسيع تری نسبت به حالت اول دارد.
ساير پارامترهای دستگاه:
- زاويه اسكن 15 درجه
- نوع اشعه پالسی
- تعداد نماها 15 نما
- زمان اسكن 5 ثانيه
- زمان بازسازی 10 ثانيه
مزايای روش توموسنتز
مزيت هايی كه برای اين روش بر اساس تحقيقات صورت گرفته ، شامل موارد زير است:
عدم همپوشانی ، حساسيت بهتر ، بهبود تشخيص سرطان ، كاهش انجام بيوپسی ، كـــاهـــش مـــراجـعـــات مـجـــدد ، وضـــوح در لـبـــه ضــايـعــات ، تـشـخـيــص عـمــق مـحـل ضـايـعـات ، كاهش فشار كمپرسور ، استفاده از تشخيص به كمک كامپيوتر CAD
عمده ترين مزيت اين روش عدم همپوشانی بافتی است.
در مـامـوگـرافـی ديجيتـال دو ضـايعه در يک عمـق هستنـد ، در صورتی كه در تومو اسلايس عمق دو ضايعه متفاوت است.
كاهش فشار كمپرسور
يكـی از دلايـل استفاده از كمپرسور ، كاهش ضخامت بافت پستان برای كاهش سوپرايمپوز شدن بافتی است.
از آنـجــا كــه در روش تــومــوسـنـتـز روی هـم افـتـادگـی بـافتی تا حدود خيلی زيادی برطرف شده است ، می توان از فشار وارده بر كمپرسور روی پـسـتــان كــم كـرد تـا بـيـمـار احـسـاس درد كمتری كند.
روش توموسنتز انقلابی در ماموگرافی ايجاد كرده و مزايای فراوانی را برای تشخيص سرطان پستـان فـراهـم كـرده اسـت كـه مهـمترين آن ها همانطور كه ذكر شد عبارتند از:
- كاهش همپوشانی بافتی
- تشخيص بهتر سرطان
- كاهش مراجعات مجدد
- كاهش بيوپسی
- كاهش دز
- كاهش فشار كمپرسور
- كاهش زمان بازخوانی
اگــرچــه استفـاده از روش تـومـوسنتـز بـاعـث افـزايـش احـتـمـال كـشـف و تـشـخـيـص سـرطان پـسـتان می شود اما تمامی اين روش ها ممكن است كاهش مرگ و مير را به دنبال داشته باشند ولی هيچ گاه به طور صد در صد نمی توان در باره فوايد آن ها اظهار نظر كرد.
ديجيتال ماموگرافی استريوسكوپی
شــايــد روش تـصــويــربــرداری سـه بـعـدی از پـسـتــانهــا روش دقـيــق تــری بــرای تـشـخـيـص سرطان پستان باشد ، اين فناوری را ماموگرافی ديـجـيـتـال اسـتـريـوسـكـوپـی ديـجـيـتال می نامند. اولين برتری اين تكنيک در مقايسه با ديگر روش هـای تـصـويـربـرداری از بـافت پستان ها ، كشف تـودههايی است كه در ماموگرافی استاندارد و معمول حذف يا اصطلاحاً missed می شوند. برخی از اين توده های حذف شده ، خوش خيم هستند اما برخی ديگر سرطان زا هستند كه تشخيص به موقع و دقيق آن ها اهميت بـسـيــار زيــادی دارد. مــزيــت ديـگــر مــامــوگــرافــی ديـجـيـتــال اسـتــريـوسكـوپـی ، كشـف كلسيفيكاسيون های بدخيم است. اين فناوری همچنين به راديولوژيست اجازه می دهد تا تصوير تمام حجم سينه را در نمای مقطع به مقطع در اختيار داشته باشد و از آنجا كه تمام عمق بافت را به نمايش می گذارد ، كمک شايانی در تشخيص سرطان به پزشک می كند. در ضمن اين روش رؤيت توده هايی كه در روش های ديگر به علت همپوشانی توسط بـافـت نـرمـال سـيـنـه قـابـل رويت نيستند را امكانپذير می سازد. ماموگرافی ديجيتال استريوسكوپی آينده ای اميدوار كننده را در تشخيص سرطان سينه نويد می دهد.
ماموگرافی ليزری
در تـحـقـيـقی قابليت يكی از تكنيک های عكس برداری جديد يعنی سی تی ليزر ماموگرافی (CTLASER Mammography) يا CTLM ، برای تشخيص تومورهای سرطانی و خوش خيم به اثبات رسيد. اين تحقيق كه توسط محققان بخش های راديولوژی ، ژينكولوژی و زايمان دانشگاه پزشكی انجام شد ، 105 ضايعه breast را كه در 100 زن با مـامـوگـرافـی اشـعـه X تـشخيص داده شده بود مورد ارزيابی قرار داد. در ارزيابی اين ضايعهها عكس های CTLM و ماموگرام ، جداگانه تفسير شدند. آناليز بافت شناسی نيز به منظور تأييد اين يافته ها مورد استفاده قرار گرفت. طبق مشاهدات در اسكن CTLM ، ارتباط و وابستگی قابل توجهی ميان جذب ليزر و ظاهر تومورهای سرطانی breast ديده شد. اين جذب به طور تناوب در تومورهای مهاجم تر بيشتر ديده می شود. دانشمندان با عكسهای گرفته شده با اسكن CTLM قادر به يادگيری مطالب بيشتری درباره شكل و ظـاهـر تـومـورهای سرطانی و غير سرطانی شده اند. CTLM قادر به تشخيص اغلب ضايعات بدخيم است به اين ترتيب ماموگرافی نوری تكنولوژی نويد بخشی است كه اجازه تحقيقات بيشتر را می دهد. سيستم CTLM كه به وسيله سيستم های تشخيص عـكـسبـرداری ساخته شده است ، اولين سيستم عكس برداری breast باز است كه تكنولوژی پيچيده ليزر و الگوريتم را براي ايجاد عكس های سه بعدی Cross-sectional ، breast مورد استفاده قرار می دهد. اين يک نحوه عكس برداری بدون درد است كه بيمار را در معرض پرتو اشعه قرار نمی دهد و نيازی به فشار آوردن breast ندارد. سيستم های تشخيص عكس برداری برای سيستم عكس برداری ليزری breast از اداره دارو و غذاي آمريكا (FDA) مجوز صادرات دريافت كرده است.
CTLM انقلابی در تصويربرداری پزشكی و روشی جديد در تصويربرداری به كمک ليزر است. روشی جديد برای آشكارسازی سرطان سينه (Breast Cancer) كه در كنار دسـتـگاه های متداول ماموگرافی برای كاهش نمونه برداری های نگاتيو سينه مورد استفاده قرار می گيرد. اصول عملكردی CTLM تا حدودی شبيه به CT Scanner های متداول است. اين دستگاه شامل يک منبع انرژی نور ليزر نزديک به مادون قرمز (NIR) يا (Near Infra Red) است و كل سينه را اسكن می كند. پس از اسكن ، كامپيوتر از اطلاعات اپتيک به دست آمده تصاوير مقطع نگاری شده مورد نظر را بازسازی می كند. مقادير اپتيک به دسـت آمـده به طور مستقيم به ضرايب انتقالی مــؤثـر اپتيـک بـافـت سينـه نسبـت داده مـی شـود. تـصـاويـر مـمـكـن اسـت به صورت تک مقطعی (Single Slice) يا به صورت سه بعدی (3D Volumes) نمايش داده شود. CTLM تكنيكی جديد و اولــيــــن وســيــلــــه غــيــــر تــهــــاجــمــــی در زمــيــنــــه تصويربرداری نوری است كه از فن آوری ليزر به جـای اشـعـه X استفاده می كند و قادر به ايجاد تصاوير سه بعدی از ساختمان و تركيب داخلي سينه است. در روش ماموگرافی معمولی سينه معمولا با دو صفحه تحت فشار قرار می گرفت كه يكی از آن ها فيلم و ديگری صفحه پلاستيكی بود و سينه را به قدرت 3 تا 6 نيوتون می فشرد كه روشی ناراحت كننده است و در بعضی از مواقع سينه به حالت اوليه باز نمی شود كه اين روش آســـانـــی بـــرای خــانــم هــا نـيـســت. در سـيـسـتــم ماموگرافی معمولی محدوديت ديگری از نظر سنی وجود دارد كه علت آن چگال بودن بافت سينه در سن پايين است. در سيستم CTLM هيچ گـونـه مـحـدوديـت سـنـی و چـگـالـی بـودن سينه وجود ندارد و بيمار در طول آزمايش بی حركت خوابيده و دردی احساس نمی كند. ليزر نسج (بافت) خون را نشان داده و تومورهايی را كه در حال شكل گرفتن هستند ، تشخيص داده كه اين تـشخيص به خوبي تشخيص لوله های خونی معمولی در سينه است. پزشكان همگی در مورد فــن آوری مـنـحـصـر بـه فـرد CTLM و امـكـانـات مــوجــود آن بــرای افــزايــش كـيـفـيــت تشخيـص سرطان سينه و تكنيک عكس 3 بعدی Optical آن و عكس برداری از بافت های متراكم و همچنين قـدرت تـفـكـيـک تـصـويـر ليزری برای تشخيص تـومـور از نـوع تـهـاجـمـی و غير تهاجمی تعجب كـردنـد. غده سرطانی برای بيشتر زنده ماندن و رشد كردن ، منابع خونی در اطراف خود به وجود می آورند كه در واقع بدون تشكيل منابع تغذيه جديد ، قادر نخواهند بود بيشتر از 2 ميلی متر در اندازه رشد كنند. اين فرآيند را اصطلاحاً رگ زائی يا افزايش عروقخونی (Angiogenesis) مینامند. تــكـنــولــوژی CTLM بــا آشـكــارســازی افــزايــش هموگلوبين ها در زمينه تصاوير به دست آمده ، به تشخيص فرآيند رگ زائی حاصل از وجود غدد سرطانی كمک می كند.
مزايای استفاده از سی تی ليزر ماموگرافی
1- استفاده از تابش غير يونيزه (بدون اشعه ایکس)
2- كمک به حذف نمونه برداری هاي غير ضروری
3- ابزار كمک تشخيص در كنار روش های ماموگرافی معمول و متداول
4- مناسب برای سينه های با بافت متراكم و چگال
5- غير تهاجمی و ساده
6- عدم فشردگی بافت سينه و بدون درد
7- كاربری ساده و كم هزينه در مقايسه با ساير روش ها
8- بازدهی عملكردی بالا
اما در هر صورت با توجه به جديد بودن اين دستگاه ، اطلاعات تصويری و تصاوير گرفته شده با CTLM نمی تواند نظر قطعی برای پزشک باشد. چرا كه هنوز منبع و اطلس جامع اين دستگاه روند تكميلی خود را طی می كند. در هر حال CTLM در مقايسه با MRI سريع تر و ارزان تر بوده و نيازی به تزريق مواد حاجب برای افزايش كنتراست تصوير ندارد. تركيب تصاوير CTLM و MRI نشان می دهد كه هر دو به يک ناحيه مشترک و يكسان از ناحيه رگ زائی تومور اشاره می كند.
تشخيص سرطان سينه با ماموگرافی ديجيتال
در مـامـوگـرافـی ديـجـيتال ، تصوير به صورت يک فايل ديجيتال كامپيوتری ذخيره میشود ، نه روی فيلم راديوگرافی. اين تكنولوژی ، سودمندی های عملی مهمی نسبت به ماموگرافی معمولی دارد. از آن جايی كه تصوير اشعه ايكس به صورت ديجيتال ذخيره می شود ، متخصص راديولوژی می تواند روی تصوير زوم كند تا آن را بزرگ كند يا میتواند سايه روشن تصوير را به نحوی تنظيم كند كه ناهنجاری هايی كه به صورت معمول ديده نمی شدند ، آشكار شوند. تصاوير ماموگرافی ديجيتال را می توان روی ديسک ثبت كرد. اين امر ذخيره كردن آن ها را آسان و دسترسی بعدی به آن ها را تسهيل می كند. تصوير ديجيتال را می توان در هر پايانه كامپيوتری در هر كجای مركز درمانی ديد و برای مشاوره گرفتن به مراكز درمانی ديگر هم فرستاد. تصاوير ديجيتال پستان در كمتر از 10 ثانيه آماده می شوند ، در حالی كه ماموگرافی معمول با استفاده از فيلم اشعه ايكس 5 تا 10 دقيقه زمان می برد. فناوری های جديد تصويربرداری ، تقريباً تمامی جنبه های مراقبتهای پزشكی را دگرگون كرده است و ماموگرافی به عنوان روش اصلی غربالگری سرطان پستان نيز از اين امر مستثنی نيست. ماموگرافی ديجيتال به تدريج جايگزين ماموگرافی استاندارد می شود.
در ماموگرافی استاندارد ، اشعه ايكس با دز پايين از بافت پستان عبور كرده و بر فيلم تأثير مي گذارد. با اين روش 85 تا 90 درصد سرطان های پستان از جمله توده های بسيار كـوچـک غـيـرقـابـل لـمـس تـشـخـيص داده می شوند. در زنانی كه به طور منظم مورد غـربـالـگـری قـرار مـی گـيرند ، 40 درصد سرطان های پستان تنها با روش ماموگرافی تشخيص داده می شود.
در ماموگرافی ديجيتال شبيه ماموگرافی معمولی از اشعه ايكس استفاده می شود اما در اينجا به جای اينكه فيلم روی تصوير ثبت شود ، به صورت بايت های كامپيوتری كدبندی می شود. در واقع علاوه بر استفاده از ابزارهای بيشتر و مانيتورهای كامپيوتری ، بـيـمـار تـفـاوت ديـگـری احساس نمی كند. شيوه قرار گرفتن پستان ها و تحت فشار قراردادن آن ها به همان شيوه سابق است. ماموگرامهای ديجيتالی نسبت به ماموگرام های قديمی ، از اشعه كمتری استفاده می كنند اما برای برخی زنان ممكن است اين مزيت تحت الشعاع نياز به مشاهده بخش های بيشتری از پستان قرار بگيرد.
مـامـوگـرافـی بـه همـان دلايلی كه عكاسی به سوی ديجيتالی شدن پيش می رود ، به اين سمت حـركـت مـی كند. در اينجا بلافاصله تصوير به دســت مــی آيــد. نـگـهــداری و ارســال تـصــاويـر ديـجـيـتـالـی آسـان تـر از تـصـاويـر فـيـلمی است. راديولوژيست ها به تدريج از نرم افزاری استفاده می كنند كه به آن ها در تفسير تصاوير ديجيتالی كـمــک مــی كـنـد. تـوانـايـی افـزايـش كـنـتـراسـت ، بزرگنمايی و دستكاری تصوير يه طور تئوريک به راديولوژيست ها اين توانايی را می بخشد كه تفاوت های پنهان را كه در فيلم راديولوژی قابل مشاهده نيستند ، مشاهده كنند. اما اثبات برتری مـامـوگـرافـی ديجيتـالـی كـار آسانی نبوده است. تعداد كمی از بررسی ها روش ديجيتالی را در مقايسه با روش قديمی شكست خورده می دانند و با توجه به هزينه بالای اين روش كه به چهار برابر روش فيلمی بالغ می شود ، امتياز را به روش قديمی می دهند.
ماموگرافی سه بعدی
يــک روش جــديــد بــرای تـصـويـربـرداری از پستان به نام "توموسنتز ديجيتال" در سال های اخير به وجود آمده و تحت بررسی بوده است. در ايـــن روش از چـنــد زاويــه مـخـتـلــف از پـسـتــان تصويربرداری می شود. در نتيجه به جای يک تصوير منفرد ، مجموعه تصاويری از سطح مقطع های پستان به دست می آيد و در كامپيوتر می توان اين تصاوير را به صورت سه بعدی شبيه سازی كرد. اين تكنيک با رفع كردن مشكل روی هم افتادن ساختارهای پستان كه ممكن است سرطان را مخفی كنند ، امكان تشخيص ضايعات پستان را افزايش می دهد. اين شيوه در عين حال احتمال نتايج مثبت كاذب را كاهش می دهد.
ماموگرافی به كمک كامپيوتر
متخصصان راديولوژی از شناسايی به كمک كامپيوتر بعد از انجام ماموگرافی استفاده می كنند تا مناطق دچار مشكل در پستان را دقيق تر تشخيص دهند. اين سيستم ها معمولا از نرم افزارهای پيچيده كامپيوتری استفاده می كنند كه می توانند الگوهايی را كه اغلب با سرطان همراه هستند ، تشخيص دهند و با هشدار دادن به متخصص راديولوژی او را وادار كنند كه نگاه دقيق تری به آن قسمت بيندازد. استفاده از اين كمک تشخيصی كامپيوتری ، نياز به آن دارد كه ابتدا تصوير ماموگرافی به صورت ديجيتال درآمده باشد. تشخيص به كمک كامپيوتر ، پيدا كردن محل هاي ذرات كلسيمی و مكان يابی توده ها به همان اندازه چشم انسان ، خوب عمل می كند. پژوهش ها نشان داده اند سيستم های تشخيص با كامپيوتر ميزان تكرار ماموگرافی و نمونه برداری بافتی را افزوده اند و نهايتاً احتمال شناسايی سرطان پستان را تا 20 درصد افزايش داده اند.
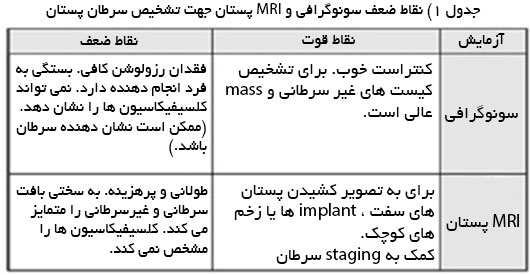
ماموگرافی با MRI
تصـويـربـرداری بـا تشـديـد مغنـاطيسـی (MRI) بـا ايجـاد يـک حوزه قوی مغناطيسی تصاويری از بدن ايجاد می كند. در هنگام انجام MRI پستان ، بيمار بايد به شكم روی ميز اسكن بخوابد. ممكن است از تزريق ماده حاجب به جريان خون استفاده شود. ماده حاجب شبكه رگ های پستان و به خصوص تشكيل رگ های خونی غيرطبيعی را كه مـشـخـصــه سـرطـانهـا اسـت ، نشـان مـی دهـد. هـر دو پستـان را مـی تـوان در يـک بـار تصويربرداری كرد. MRI تركيب بافت نرم و محتوای مايع آن را نشان می دهد و بنابراين می تواند تومورها را به خوبی شناسايی كند اما نمی تواند محل های رسوب كلسيم را نشان دهد. بنابراين MRI در تركيب با ماموگرافی و سونوگرافی می تواند به شناسايی تودههای پستانی در زنانی كه ايمپلنت سيليكونی كار گذاشته اند ، شناسايی عود سرطان پس از شيمی درمانی و بررسی پستان های با بافت متراكم در ماموگرافی هايی كه نتيجه قطعی به دست نداده اند ، مورد استفاده قرار گيرد. MRI همچنين ممكن است برای بررسی زنانی كه در معرض خطر بالای سرطان پستان هستند به كار رود. اما در زنانی كه در گروه پرخطر برای سرطان پستان قرار ندارند ، MRI توصيه نمی شود. MRI نيز مانند ماموگرافی به طور قطعی نمی تواند ميان يک توده سرطانی و يک كيست خوش خيم فرق بگذارد ، بنابراين ممكن است به اشتباه در محلی از پستان وجود سرطان را تشخيص دهد كه اصطلاحاً به آن نتيجه مثبت كاذب می گويند.
با وجود مشكلاتی كه ماموگرافی در تشخيص درست سرطان پستان دارد ، هنوز بـهـتــريــن ابـزار بـرای تـشـخـيـص سـرطـان پـسـتـان در مـراحـل اولـيـه آن اسـت. كـيـفـيـت ماموگرافیهايی كه امروزه گرفته می شوند ، به طور قابل توجهی بهبود پيدا كرده اند و ميـزان اشعـه ای كـه بـرای گـرفتـن آن هـا بـه كـار مـی رود كـاهـش يـافتـه اسـت. انجـام ماموگرافیهای منظم از زنان ، توانسته از مرگ های ناشی از سرطان های پستان در بسياری از كشورها بكاهد.
گزروماموگرافی
اين تكنيک مشابه ماموگرافی معمولی است اما تصوير آن به جای فيلم شفاف معمولی بر روی صفحات گرافيت ثبت می شود. اين روش قادر است تنها با تابش يک نوبت اشعه جزئيات بافت نرم سينه ديواره قفسه سينه را از نظر متاستاز ، نواحی محيطی سينه و ناحيه زير بغل نشان دهد. جزئيات كامل پستان و بافت های نرم قفسه سينه را می توان با يک نوبت پرتوافكنی ثبت كرد.
سيستم ماموگرافی ديجيتال
بــا پـيشـرفـت هـای اخيـر در زمينـه تجهيـزات پـزشـكـی بـه خـصوص دستگاه های تشخيصی نـظـيــر دسـتـگــاه هــای ديـجـيـتــال راديـوگـرافـی و استفاده اين دستگاه ها از نرم افزارهای هوشمند و بسيار پيشرفته جهت ايجاد تصاوير سه بعدی ، امكان تشخيص به موقع ضايعات مختلف فراهم شده است.
مـامـوگـرافی يكی از رايج ترين تكنيک های تــصـــويـــربـــرداری جـهـــت تـشـخـيـــص زودرس ضايعات سينه در زنان است.
در برخی از موارد بسيار زودتر از آنكه توده به حــد قـابـل لـمـس بـرسـد مـی تـوان آن را تـوسـط مـامـوگـرافـی تشخيـص داد (البتـه معمولا برای اثـبــات بـدخيـم بـودن ضـايعـه مشـاهـده شـده در مـامـوگـرافی يا احتمالا اجتناب از نگرانی های بیجا از بيوپسی استفاده می شود). از اين رو بر اساس توصيه بيشتر پزشكان ، زنان بالای چهل سال (زنان بدون نشانه) به صورت دوره ای و ســالـيـانـه بـايـد مـامـوگـرافـی شـونـد. بـه عـلاوه در صــورت وجــود ســابقـه خـانـوادگـی از سـرطـان (سينه) اين فاصله زمانی بين ماموگرافی ها بايد كمتر شود.
دســتــگــاه مــامــواسـكــن ارائــه شــده هـمــانـنــد روشهـای بالينی مورد استفاده در ماموگرافی سنتی جهت تصويربرداری از سينه طراحی شده است. اين دستگاه با استفاده از تابش های مكرر يک اشعه بسيار باريک به سينه و حركت همزمان آشكارساز (فلت پنل) در زير سينه قادر به ايجاد تـصــاويــر ســه بـعــدی بــا رزولــوشــن اسـتـانـدارد pixels 4096*5560 در ســـــايـــــز 22cm*28cm توسط پيكسل های micron54 خود است.
برخی از مزيت های اين دستگاه در مقايسه با ساير دستگاه های ماموگرافی:
- سيستم FFDM كه با افزايش كيفيت تصاوير در حـدود 28% شـانـس كـشـف سرطان در زنان كمتر از 50 سال را بهبود می بخشد.
- استفاده از گريد Anti - Scatter كه موجب كاهش دز اشعه مورد نياز برای ثبت تصاوير شده است (بيش از 50% كاهش دز دريافتی)
- دارای طراحی منحصر به فرد و ارگانيک با قابليت تنظيم زاويه چرخش و ارتفاع
- دارای پنل Touch - Screen
- ثبت تصاوير با بالاترين كنتراست ممكن در 0/4 ثانيه اكسپوز و آماده كردن آن در عرض كمتر از 6 ثانيه
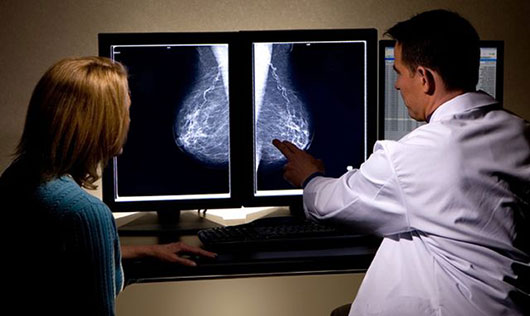
نحوه انجام ماموگرافی
در ادامه نشان داده می شود كه چگونه نماهای مختلف در ماموگرافی انجام می شود و چگونه بيمار بايد position بگيرد تا تصويری با كيفيت تهيه شود.
نمای (MLO (Medio - Lateral Oblique View
MLO به طور ابليک يا نمای زاويه دارگرفته می شود. در ماموگرافي معمولی نمای MLO بر نمای لترال 90 ارجحيت دارد. زيرا قسمت اعظم بافت پستان می تواند به تصوير كشيده شود. در نمای MLO ، عضلات ريه بايد از بالا تا 1/4 فوقانی خارجی پستان و زير بغـل به صورت ابليک و تا زير نوک پستان يا حتی پائين تر قابل رويت باشد. شكل عضلات بايد هلالی باشد كه نشان دهنده ريلاكس (شل) بودن عضلات است. حتی ميان پستان بايد نقطه سانتر MLO باشد.
1- خيلی مهم است كه compression در طول تصويربرداری انجام شود و نوک پستان بايد در اين نما نشان داده شود و همچنين قسمتی از شكم بايد قابل رويت باشد به علامت اينكه تمام پستان در فيلد هست.
2- برای گرفتن نمای MLO ، تكنولوژيست ماموگرافی به تيوب زاويه 60 - 30 می دهد ؛ صفحه نگه دارنده ماموگرافی كه حامل كاست فيلم يا دتكتور ديجيتال است پستان را نگه می دارد. صفحه نگه دارنده بايد با عضلات قفسه سينه موازی باشد و لبه بالايی صفحه نگه دارنده بايد هم سطح زير بغل باشد.
3- در طی نمای MLO بيمار بايد با Stand ماموگرافی زاويه 45 درجه داشته باشد. تكنولوژيست از بيمار می خواهد كه آرنج خود را بالا برده و با دست دستگيره دستگاه را بگيرد ، بيمار كمی به طرف جلو خم می شود ، تكنولوژيست بايد بازو و پستان را بالا كشيده و قسمت وسط پستان را به طرف جلو بكشد. تكنولوژيست سپس كمپرسور را خواهد بست ، به طوری كه فقط استخوان كلاويكل نمايان باشد.
4- پس از اينكه كمپرسور ثابت شد و تكنولوژيست اطمينان حاصل می كند كه هيچ مشكلی در فيلد تصوير وجود ندارد. سپس از بيمار پوزيشن داده شده می خواهد كه همانطور بايستد و خودش برای اكسپوز ، اتاق را ترک می كند.
نمای (CC (Cranio - Caudal View
در نمای CC پستان از بالا تصويربرداری می شود. اين نما هم در ماموگرافی معمولی و هم در ماموگرافی تشخيصی به عمل می آيد. در نمای CC بايد بافت غده های پستان كاملا قابل رؤيت شوند. بافت چربی نزديک عضلات پستان بايد به صورت نوارهای تيره مشخص باشد و در پشت آنان بايد عضلات قفسه سينه ديده شود. نوک پستان (nipple) بايد مشخص باشد.
1- تـكـنــولــوژيـســت مـامـوگـرافـی ، پستـان را حداكثر cm2 بالا می آورد و ارتفاع صفحه نگه دارنده را تنظيم می كند. در نتيجه بيمار می تواند صفحه نگهدارنده را با دستش لمس كند.
2- تكنولوژيست ، در امتداد خط ميانی پستان مورد نظر يا پشت سر بيمار می ايستد و از بيمار می خواهد كه سرش را به سمت او برگرداند. سـپـس تـكـنـولوژيست پشت و شانه بيمار را به سمت جلو برده و به صفحه نگهدارنده نزديک مـی كـنـد. تـكـنـولوژيست با دست ديگرش زير پستان بيمار را نگه داشته و آن را روی صفحه نـگـهـدارنـده مـی گذارد. پستان به طرف خود بـيـمـار چـرخـانـده مـی شـود ، در نـتـيـجـه قـسمت خارجی پستان به سمت جلو می چرخد.
3- سپس تكنولوژيست كمپرسور را می بندد تا اطمينان حاصل كند كه هيچ قسمتی در قسمت لترال به جا نمانده است. تكنولوژيست می تواند دسـت خـود را بـر روی شـانـه بـيـمـار گـذاشته و پوست بيمار را كشيده و اطمينان حاصل كند كه هـيـچ چـيز خارج از فيلد اشعه X نيست. وقتی كـمـپـرسـور فـيـكـس شـد تكنولوژيست از بيمار مـیخواهد تا همانطور بايستد و خودش برای اكسپوز اتاق را ترک می كند.
نمای (ML (Medio - Lateral View
در نمای ML از مركز قفسه سينه به سمت خارج تصويربرداری می شود. اگر نمای ابليک گرفته نـشـود ، پـوزيـشـن Medio - lateral مـمـكـن است بر نمای latero - medial ارجحيت داشته باشد. درنمای ML تصاوير پستان از قسمت خارجی پــســتــــان بــــه ســمــــت قــســمـــت مـــركـــز قــفــســـه تصويربرداری می شود تا ناحيه لترال (خارجی) پستـان جـايـی كه بيشترين تغييرات پاتولوژيک يافت می شود ، به فيلم نزديک تر باشد. به هر حال اگر پزشک قسمت ميانی پستان را بيشتر مد نظر داشته باشد ، نمای ML ممكن است انتخاب شود. در نـمــای ML عـضــلات ريــه بــايـد بـه صـورت باندهای روشن باريک حداقل در نيمی از تصوير ديده شود. نوک پستان بايد در تصوير ديده شود و قسمتی از شكم بايد در زير پستان ديده شود.
پوزيشن بيمار برای نمای ML
1- تكنولوژيست تيوب اشعه X را با زاويه لترال 90 قرار می دهد و بايد مطمئن شد كه Marker درست انتخاب شده است.
2- تكنولوژيست ارتفاع صفحه نگه دارنده را تا حدود زير بغل تنظيم كرده و از بيمار می خواهد تا بازوی خود را به سمت جلو كشيده و به موازات صفحه نگه دارنده قرار دهد. سـپــس پـسـتــان بـيـمــار را از پـائيـن بـه سمـت خـارج كشيـده و كمپـرسـور را مـی بنـدد ، تكنولوژيست دست ديگرش را روی پشت بيمار گذاشته و بيمار را به سمت stand میبرد. اگر پستان ديگر در فيلد قرار گرفت تكنولوژيست از بيمار می خواهد تا آن را از فيلد خارج كند. در بعضی ازموارد از يک پلاستر كاغذی برای خارج كردن پستان از فيلد استفاده می شود. تكنولوژيست پلاستر را به جناق سينه بيمار می چسباند و پستان را به عقب به سمت پشت بيمار می كشد.
3- وقتی كمپرسور ثابت شد ، تكنولوژيست از بيمار می خواهد همانطور بماند و برای اكسپوز اتاق را ترک می كند.
نمای (LM (Latero - Medial View
نمای LM تصويربرداری پستان از قسمت خارجی به سمت مركز قفسه است ، وقتی كه پزشک قسمت ميانی پستان را بيشتر مد نظر داشته باشد نمای LM استفاده می شود.
1- برای نمای LM تكنولوژيست تيوب را در حالت 90 قرار می دهد. بايد اطمينان حاصل كرد كه ماركرهای صحيح استفاده شده است. ارتفاع صفحه نگه دارنده تا بالای استرنوم تنظيم می شود و صفحه نگه دارنده در بين دو پستان بيمار قرار می گيرد.
2- تكنولوژيست از بيمار می خواهد كه بازوهای خود را بالا برده و دست های خود را روی دستگيره دستگاه قرار داده ؛ طوری كه آرنج هايش بالا قرار گيرند و همچنين از بيمار خواسته می شود چانه خود را تا جايی كه امكان دارد به سوی لبه صفحه نگهدارنده ببرد. پستان بيمار از پائين به سمت خارج كشيده می شود و كمپرسور بسته می شود. بيمار به سمت صفحه نگه دارنده برده می شود. اطمينان حاصل كنيد كه بازوی بيمار تحت فشار نيست.
3- از بيمار خواسته می شود كه همانطور بايستد و تكنولوژيست براي اكسپوز اتاق را ترک می كند.
عدم استفاده از سونوگرافی ، MRI يا ديگر آزمايشات برای تشخيص سرطان پستان
اخيـراً مـامـوگـرافـی تنهـا آزمـايشی است كه تــوســط ســازمــان FDA آمــريـكـا بـرای كمـک بـه تـشـخـيــص ســرطـان پـسـتـان در زنـانـی كـه هـيـچ عـلامتـی (مثـل تـوده) نـدارنـد توصيه می شود. ماموگرافی به تشخيص حداكثر 85% از سرطان های پستان كمک می كند و باعث كاهش 2% از مرگ و ميرهای ناشی از سرطان پستان در 10 سال گـذشتـه شـده اسـت. سـونوگرافی ، MRI و ديگر آزمـايشـات وقتـی مفيـدنـد كـه ابتـدا حـالـت غيـر طـبـيـعـی تـوسـط ماموگرافی يا معاينات فيزيكی تشخيص داده شود.
اين آزمايشات به خاطر محدوديت هايی كه در جـدول 1 نـوشـتـه شـده اسـت ، تـوسـط FDA به عنوان اولين آزمايش توصيه نمی شود. روی هم رفته ماموگرافی حداكثر 90- 85% از كل سرطان ها را می تواند تشخيص دهد. در حالی كه اكثر قــريــب بــه اتـفــاق حــالــت هــای غـيــر نــرمــال بــا مــامــوگــرافــی قــابـل تـشـخـيـص اسـت ، قـسـمـت كوچكی از حالت های غير نرمال قابل تشخيص نيستند. بعضی مواقع يک بافت غير طيبعی قابل تشخيص نيست ؛ زيرا آن با دانسيته بافت اطرافش يكی است. هدف ماموگرافی سعی در تشخيص سرطان پستان در خانم ها است ، بدون توجه به علائم آن. اگر بيمار توده يا يک تغيير ديگری در پستـان دارد و جـواب مـاموگرافی منفی است (سرطان يا بافت مشكوک ندارد) بيمار بايد قانع شود كه پيگيری های بيشتر بايد توسط پزشک انجام شود. در موارد شبيه به اين كه توده (Lump) مشكوک نيست ، ممكن است مسئله با معاينات بـالينـی پستـان يا ماموگرافی مجدد بعد از 6 ماه بـــررســـی شـــود. گــزارش مــامــوگــرافــی مـنـفــی (Negative) نبـايـد ايـن طور معنی شود كه هيچ احتمالی برای سرطان وجود ندارد و همچنين به ايـن معنـی نيست كه پستان نرمال است. بيشتر حــــالــــت هـــای غـيـــر طـبـيـعــی تـغـيـيـــراتـــی مـثـــل كلسيفيكاسيون يا mass دارند. فقط وقتی كه آن ناحيه تغيير مهمی نسبت به ماموگرافی بيماران ديـگـر داشـتـه بـاشـد ، حـالت غير طبيعی گزارش مــــــیشـــــود و ايـــــن دلـــيـــلـــــی بـــــرای ضـــــرورت ماموگرافیهای منظم و مقايسه آن ها با فيلم های قبلی است.
منبع: ماهنامه مهندسی پزشکی
نظرات شما عزیزان:

